RIO, la gran desconeguda
En parlar amb amics, familiars i companys que no treballen en l’àmbit de la salut o que, afortunadament, no han hagut de conviure amb el càncer en cap moment, he comprovat que la majoria desconeixen una tècnica eficaç per tractar-lo: la radioteràpia intraoperatòria (RIO). Aquest desconeixement imperant, juntament amb la tendència de sobreamortitzar els equips en comptes d’invertir per substituir-los, és potser l’explicació d’una estranya carència a Espanya: són pocs els hospitals que disposen d’equips per a tractaments de RIO (només uns deu en tot el país).
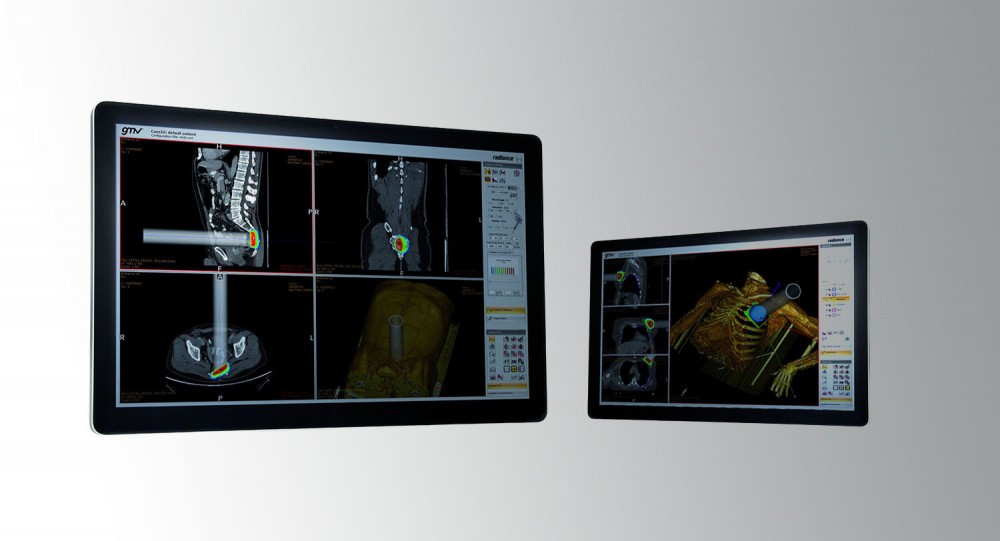
Reflexionant sobre aquest punt, arribo a la conclusió que les persones que ignoren l’existència d’una teràpia com la RIO difícilment puguin ser conscients dels beneficis que aporta. També és poc probable que en reclamin la implantació, tot i que s’ha demostrat que és molt eficaç en termes de supervivència dels pacients amb càncer i de la seva qualitat de vida durant el tractament. Només s’irradien les cèl·lules malignes La radioteràpia intraoperatòria s’administra amb una gran precisió només a les cèl·lules o residus tumorals. El feix de radiació es dirigeix directament a la zona afectada, a diferencia del que succeeix amb la radiació externa, en què s’irradia una zona més àmplia. Amb la RIO, un cop extirpat el tumor i abans de suturar la ferida, l’oncòleg radioteràpic aplica una única dosi que prèviament el radiofísic ha calculat mil·limètricament mitjançant algoritmes de simulació que proporcionen informació essencial per fonamentar la seva decisió.
Les dosis es poden ajustar a cada pacient en particular, a fi de concentrar-les en la zona de risc de recidiva i de garantir que cap òrgan de risc quedi afectat per una dosi innecessàriament alta.
Estem parlant del programari de planificació de RIO Radiance™, desenvolupat per GMV. La radioteràpia intraoperatòria, en poder dirigir-se amb tanta precisió, preserva els teixits sans circumdants dels efectes de la radiació ionitzant, cosa que minimitza la toxicitat a què s’exposa tot l’organisme.
S’ha demostrat que l’única dosi que s’administra, que és alta, i la simulació preoperatòria milloren el control local de la malaltia i l’índex de supervivència en diverses neoplàsies primàries o localment recurrents. En un determinat tipus de tractament o en casos específics, a més, la RIO es pot administrar com un únic tractament de radioteràpia, cosa que estalvia als pacients posteriors visites ambulatòries o estades nocturnes a l’hospital (dades desglossades en l’informe elaborat per l’Associació Espanyola contra el Càncer i la Societat Espanyola d’Oncologia Radioteràpica).
Això té un efecte crucial i positiu en el benestar mental i físic d’aquests pacients i en la seva situació econòmica i laboral, i també redueix els efectes secundaris.
En la pandèmia actual de la COVID-19, minimitzar les visites a l’hospital és, òbviament, una part molt important de la reducció del risc de contagi de la població.
Resultats contrastats L’assaig clínic TARGIT, que ha estudiat l’evolució de pacients amb tumors concrets, com el càncer de mama, tractats amb RIO durant els dotze anys següents a la intervenció, ha demostrat que l’índex de mortalitat per malalties no relacionades amb el tumor tractat és menor.
Així mateix, tant per tractar el càncer colorectal primari com per tractar el carcinoma recurrent avançat, el seguiment fet durant tres anys per la Clínica Mayo —un centre dels Estats Units, referent internacional en el tractament del càncer— demostra que l’aplicació de radioteràpia intraoperatòria, en comparació de l’externa, millora el control local de la malaltia i els índexs de supervivència de pacients amb tumors localment avançats.
Finalment, en un estudi multicèntric fet per l’Hospital de Mannheim (Alemanya) que es troba en fase III, s’estan obtenint resultats esperançadors per a pacients amb tumors tan agressius com el glioblastoma multiforme.
Aquest estudi demostra que la RIO pot augmentar de manera significativa l’índex de supervivència.
A més, aquesta tècnica redueix el risc de recurrència en diversos tipus de tumors (per exemple, tumors cerebrals, càncer de recte, sarcomes o càncer de mama), i el seu valor pal·liatiu és important en altres tipus de càncers difícilment curables, com pot ser el càncer de pàncrees o aquells casos en què existeix una recurrència del procés oncològic.
A diferència d’altres països del nostre entorn, a Espanya no disposem d’una legislació que obligui a renovar els equips mèdics cada deu anys. Segons l’informe Perfil tecnológico hospitalario y propuestas para la renovación de tecnologías sanitarias elaborat per la Federació Espanyola d’Empreses de Tecnologia Sanitària (FENIN) amb la col·laboració d’empreses del sector de la tecnologia i els sistemes d’informació clínica, el 50 % dels equips tecnològics dels hospitals del Sistema Nacional de Salut tenen més de deu anys, una xifra que arriba al 61 % en el cas dels equips de radiologia.
Les versions anteriors d’aquests últims, anomenats acceleradors lineals, són màquines de mida gran que s’emplacen en búnquers de formigó, sovint als soterranis dels centres assistencials.
Per contra, les dimensions reduïdes de les noves generacions de dispositius amb un nivell baix de radiació, com l’equip Intrabeam, o amb autoblindatge, com és el cas de Mobetron, permeten emplaçar-los dins dels quiròfans. D’aquesta manera, l’administració d’aquests tractaments es pot estendre a hospitals que no disposen d’equips de radioteràpia, però que compten amb el suport d’hospitals més grans que sí que estan equipats. El problema és, com ja hem comentant, que l’adopció dels equips més moderns esmentats és escassa a Espanya,
de manera que continua sent necessari fer un esforç significatiu de coordinació i sincronització per traslladar els pacients operats al búnquer per ser radiats abans de suturar la ferida.
Tot això explica que l’acceptació de la RIO sigui molt menor del que hauria de ser a Espanya. L’objectiu general d’aquestes reflexions és donar a conèixer els avantatges de la RIO molt més àmpliament.
La situació ideal seria que tots els pacients que necessiten aquest tractament hi poguessin accedir.
Per aconseguir-ho, és necessari que es porti a terme una política sistemàtica de renovació i d’actualització dels acceleradors lineals dels hospitals espanyols. I el que és més ambiciós, caldria una legislació que obligués els hospitals a renovar els seus equips tecnològics cada deu anys.
Autor: Maole Cerezo