RIO, la gran desconocida
Al hablar con amigos, familiares y compañeros que no trabajan en el ámbito de la salud o que, afortunadamente, no han tenido que convivir con el cáncer en algún momento, he comprobado que una eficaz técnica para tratarlo, la radioterapia intraoperatoria (RIO), resulta desconocida para la mayoría. Quizás esta constatación, unida a la tendencia a sobre-amortizar equipos y a dilatar decisiones sobre inversiones de cuantía considerable, pueda explicar una realidad imperante en nuestro país: son contados los hospitales que disponen de sistemas de administración de tratamientos de RIO (apenas alcanzan la decena entre la sanidad pública y privada en toda España).
Reflexionando sobre ello, interpreto que quien no sabe de la existencia de terapias como la RIO no puede conocer sus beneficios, y por tanto, no demanda su implantación y su uso, máxime teniendo en cuenta los beneficios relevantes que genera tanto en términos de supervivencia de los pacientes oncológicos como de calidad de vida durante su tratamiento.
Solo se radian las células malas
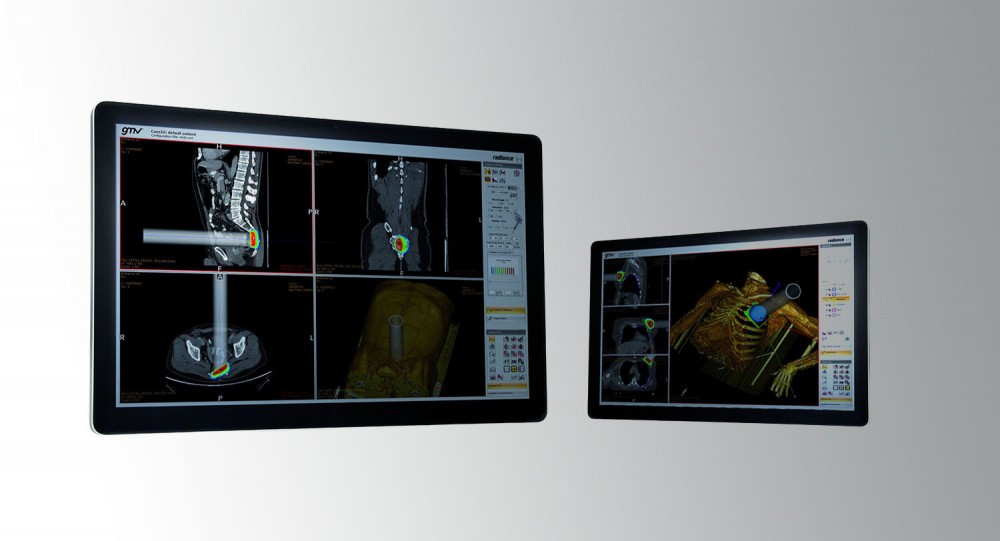
La Radioterapia Intraoperatoria se administra con precisión exclusivamente sobre las células o residuos tumorales administrando el haz de radiación directamente en la zona, a diferencia de la externa, que se administra externamente y por tanto irradiando una zona más amplia del paciente. En el caso de la RIO, una vez extirpado el tumor y antes de suturar la herida, el oncólogo radioterápico aplica una única fracción que previamente ha sido calculada milimétricamente por el radiofísico. Este último se sirve de un software cuya tecnología utiliza algoritmos para realizar simulaciones que aportan información de gran valía en su toma de decisiones, ajustando parámetros cruciales al concretar la dosis que requiere cada paciente, asegurando que se concentra en la zona de riesgo de recidiva y asegurando que ningún órgano de riesgo es afectado por una dosis mayor a la tolerable. Estamos hablando del software de planificación de RIO Radiance™, desarrollado por GMV.
La aplicación de radioterapia de forma intraoperatoria preserva tejidos sanos de los efectos de la radiación ionizante al ser una terapia eminentemente local, minimizándose la toxicidad a la que se expone el organismo. Debido a que la única dosis que se administra con esta técnica es muy elevada y a la anticipación de la terapia radioterápica adyuvante que supone su administración en quirófano, se ha podido comprobar en el abordaje de ciertos tumores, que este tipo de radioterapia mejora el control local de la enfermedad, así como la supervivencia en diversas neoplasias primarias o localmente recurrentes.
Asimismo, para cierto tipo de tratamientos e indicaciones concretas, la RIO se puede administrar como tratamiento radioterápico único eliminando la necesidad del paciente de desplazarse posteriormente al hospital. Este hecho resulta de gran relevancia por el impacto psicológico, económico y laboral que supone para muchos de ellos ya que han de viajar hasta un hospital, lo que incluye pernoctaciones (el informe elaborado por la Asociación Española contra el Cáncer y la Sociedad Española de Oncología Radioterápica da cumplido detalle de ello) y porque contribuye a mejorar el ánimo y el bienestar de estos enfermos que padecen los incapacitantes efectos secundarios del tratamiento. En la situación actual provocada por la COVID-19 minimizar las visitas al hospital es especialmente relevante para reducir el riesgo de infección a una población de riesgo.
Resultados contrastados
En tumores concretos como el cáncer de mama, el ensayo clínico TARGIT que ha estudiado la evolución de pacientes tratados con RIO durante los doce años siguientes a su intervención, ha revelado que la tasa de mortalidad por enfermedades no relacionadas con el tumor tratado es menor. Asimismo, tanto para el abordaje del cáncer colorrectal primario, como para el carcinoma recurrente avanzado, el seguimiento realizado durante tres años por la Clínica Mayo —centro de Estados Unidos, referente internacional en el tratamiento del cáncer— demuestra que la aplicación de radioterapia intraoperatoria frente a la externa, mejora las tasas de supervivencia de pacientes con tumores localmente avanzados, así como el control local de la enfermedad. Por otro lado, en un estudio multicentros realizado por el Hospital de Mannheim (Alemania) que se encuentra en fase III, se están obteniendo resultados esperanzadores para pacientes con tumores tan agresivos como el glioblastoma multiforme. Según se desprende de la investigación, la RIO puede aumentar sensiblemente la tasa de supervivencia.
Además, esta técnica reduce el riesgo de recurrencia en diversos tipos de tumores (por ejemplo, tumores cerebrales, cáncer de recto, sarcomas o cáncer de mama), y su valor paliativo es importante en otros tipos de cánceres difícilmente curables, como puede ser el cáncer de páncreas o en aquellos casos en los que existe una recurrencia del proceso oncológico.
A diferencia de otros países de nuestro entorno, en España no disponemos de una legislación que obligue a renovar los equipos médicos cada diez años. Según el informe Perfil tecnológico hospitalario y propuestas para la renovación de tecnologías sanitarias, elaborado por la Federación Española de Empresas de Tecnología Sanitaria (Fenin) con la colaboración de empresas del sector de Tecnología y Sistemas de Información Clínica, el 50% de los equipos tecnológicos de los hospitales del Sistema Nacional de Salud tienen más de diez años, ascendiendo hasta al 61% en el caso de los de radiología.
Las versiones antiguas de estos últimos, denominados aceleradores lineales, son máquinas de gran tamaño que se sitúan en búnkeres de hormigón, con frecuencia en las plantas sótano de los centros asistenciales. Por el contrario, las reducidas dimensiones de las nuevas generaciones de dispositivos con bajo nivel de radiación, como el equipo Intrabeam o con autoblindaje como es el caso de Mobetron, permite situarlos dentro de los quirófanos, dado que requieren una menor necesidad de protección radiológica. De esta manera se facilita extender la administración de estos tratamientos no solo a hospitales que cuentan con servicios de radioterapia, sino también a aquellos que, por su tamaño, no disponen de ellos pero pueden ser apoyados por los primeros.
Con todo, el reducido número de hospitales que cuentan con equipos modernos como los mencionados y el enorme esfuerzo de coordinación y sincronización que requiere trasladar a un paciente intervenido hasta el bunker para radiarlo antes de suturar la herida, podría explicar que la RIO se aplique menos de lo deseado en España.
El propósito que persigue esta reflexión es contribuir a la divulgación de las ventajas de la RIO con el deseo de que, todo enfermo que requiera este tipo de tratamientos tenga acceso a ellos. Y para que sea así, es necesario incluir en la política sanitaria la actualización de los aceleradores lineales de los hospitales españoles, o siendo más ambiciosos, una legislación que obligue a la renovación del parque tecnológico cada diez años.
Autora: Maole Cerezo.